Journal homepage: ijssass.com/index.php/ijssass
STRATEGIE APPLIQUEE PAR LE CORPS DE SANTE MILITAIRE POUR UNE MEILLEUR EVACUATION SANITAIRE LORS DES OPERATIONS☆
MUSUNGA MUDISI ARMAND a*
- Epidémiologiste, ECOM-Alger, Faculté de Médecine, Université de Kinshasa: Doctorant et D.G ISTMM-UNIVERSITE DU CEPROMAD
Received 12 March2023; Accepted 23 June2023
Available online 2 July 2023
A R T I C L E I N F O
Keywords:
Militaire
Operations
Strategie
Evacuation
ABSTRACT
Les guerres actuellement sont asymétriques, la manière d’agir de Corps de Santé Militaire devrait s’adapter à la nouvelle façon d’opérer de l’adversaire, c’est la pertinence de ce travail. L’analyse stratégique du système d’évacuation sanitaire des blessés de guerre doit répondre aux normes de la logistique Française et congolaise puis le modèle mixte.
Le Corps de Santé Militaire a réellement un modèle d’évacuation des blessés de guerre avec des structures sanitaires et les personnels compétents, ce qui est nécessaire est que le temps d’évacuation puisse être écourté par une logistique conséquente et un personnel continuellement formé. C’est alors que le premier mode d’action sera retenu du fait de ces avantages à assurer la meilleure évacuation des blessés de guerre.
Le monde après la guerre froide s’est caractérisé par l’émergence de crises régionales permanentes qui a mobilisé les armées occidentales. Les caractéristiques mêmes de la guerre ont changé avec la multiplication des conflits non conventionnels dits « asymétriques », menés par un faible contre un fort, à l’aide des actions terroristes(Hoffmann et al. 2015),Le conflit Afghan en est un parfait exemple qui s’est poursuivis sur le continent africain avec le conflit armé dans la bande sahélo saharienne et le déclenchement de l’opération « serval » au nord du Mali(Chaibou et al.2017).
La République Démocratique du Congo(RDC) à son tour, connait il y a plus de 20 ans, des conflits armés non internationaux (CANI) violents, opposant l’armée régulière (les Forces armées de la république démocratique du Congo : FARDC) aux fractions rebelles ainsi que différents groupes armés.
Notons qu’en 2013, le pays comptait plus de 40 groupes armés localisés dans presque toutes les aires protégées de la république, cause de l’accroissement en nombre des blessés de guerre dont l’évacuation sanitaire, de fois inappropriée ou tardive, entrainant un taux de mortalité et/ou des invalidités irréversibles élevé dans des unités combattantes.
Préoccupé de la situation, nous nous sommes posés la question de savoir quel système pour une meilleure évacuation sanitaire au CorSM (Corps de sante militaire) ?
L’idée est de proposer au CorSM un modèle d’acheminement des blessés de guerre avec des structures et équipements logistiques opérationnels adaptés à une meilleure fonctionnalité d’évacuation sanitaire répondant aux normes actuelles,
Après cette introduction, nous allons procéder à une analyse stratégique du système d’évacuation sanitaire des blessés de guerre, la définition des options stratégiques du système d’évacuation sanitaire des blessés de guerre, et nous terminerons par une conclusion et recommandation.
Analyse stratégique du système d’évacuation sanitaire des blessés de guerre.
A. Normes actuelles d’évasion des blessés de guerre.
D’autant plus que les combattants doivent être sûr qu’en cas d’accident ils seront bien pris en charge et évacuer dans des conditions appropriées, car comme tout commun du mortel, ils pensent que leurs familles les assisteront mieux que tout l’Etat.
A.1 Les normes français
Selon RENAULT J. (2020), L’Armée Française a développé sa médecine de guerre en mettant sur pied une action globale de la logistique, des personnels spécialisés, et les niveaux en chronométrant le timing à mettre à chaque niveau, chose faisant qu’elle atteigne l’apogée influant même la médecine civile. Elle a commencé par échelonner le soutien médical sur le théâtre à quatre Niveaux ou rôles.
– Le Niveau santé 1 ou le role1 ou encore la Relève : Il est localisé à la Zone de Contact, il Assure la survie du blessé, où le binôme et les ambulances médicalisées avec un médecin de l’avant ramassent les victimes dans les 10 premières minutes suivant le dommage. Un post de Secours (PS) et une antenne chirurgicale des Armées (ACA) se postent un peu à retrait pour les premiers soins et une fiche médicale de l’avant est élaborée à ce niveau.
– Le Niveau santé2 ou le role2 aussi appelé le Ramassage ou Triage : Il assure les urgences du théâtre, par la médicalisation des blessés, dans une heure qui suivent le dommage. C’est ici que les actes médicaux simples tels que ; la transfusion, la perfusion, la réanimation, le renouvellement du pansement, la défibrillation se réalisent. A ce niveau s’installe un groupement médico-chirurgical (GMC) dont l’évacuation se fait par l’hélicoptère médicaux, le véhicule ou Hôpital mobile.
-Le Niveau santé3 ou le role3 aussi appelé Evacuation primaire ou Secondaire précoce : C’est à ce niveaux que se réalise les Hospitalisations, Evacuation dans les deux heures qui suivent, nous trouvons a ce niveau, un hôpital médico chirurgical (HMC).C’est le niveau qui fait l’usage des voies aériennes (hélicoptère, et certains véhicules selon que GMC sois loin) ou de la voie routière. C’est ici que le triage médico-chirurgical est réalisé et le classement des blessés sous l’angle de l’urgence d’un traitement avec mise en condition des blessés pour l’évacuation à la formation hospitalière de traitement.
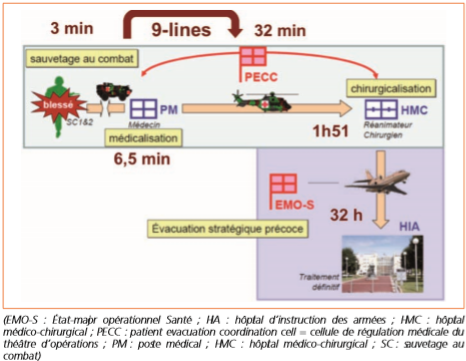 – Le Niveau santé4 ou role4 sont des évacuations Stratégiques : Le niveau où les Soins s’administrent dans un Hôpital d’instruction des Armées. Ici il ya acheminement des blessés traités jusqu’une formation de traitement complémentaire ou de convalescence, qui se passe à métropole et cela nécessite les avions médicalisés pour l’évacuation du role3 vers ici au rôle 4.
– Le Niveau santé4 ou role4 sont des évacuations Stratégiques : Le niveau où les Soins s’administrent dans un Hôpital d’instruction des Armées. Ici il ya acheminement des blessés traités jusqu’une formation de traitement complémentaire ou de convalescence, qui se passe à métropole et cela nécessite les avions médicalisés pour l’évacuation du role3 vers ici au rôle 4.
- Modèle des corps de santé Militaire des FARDC
Le Corps de santé Militaire est structuré en deux groupes : les unités opérationnelles et les unités fixes. Les unités opérationnelles du corps de santé militaire sont au nombre de deux :
- L’Unité médicale d’intervention rapide (UMIR).
- Les groupements médicaux (Gpt-Med) qui sont au nombre de trois (Le groupement médical de la force terrestre : Gpt-Méd F.T, celui de la force navale : Gpt-Méd F.N et de la force Aérienne : Gpt-Méd FAe)
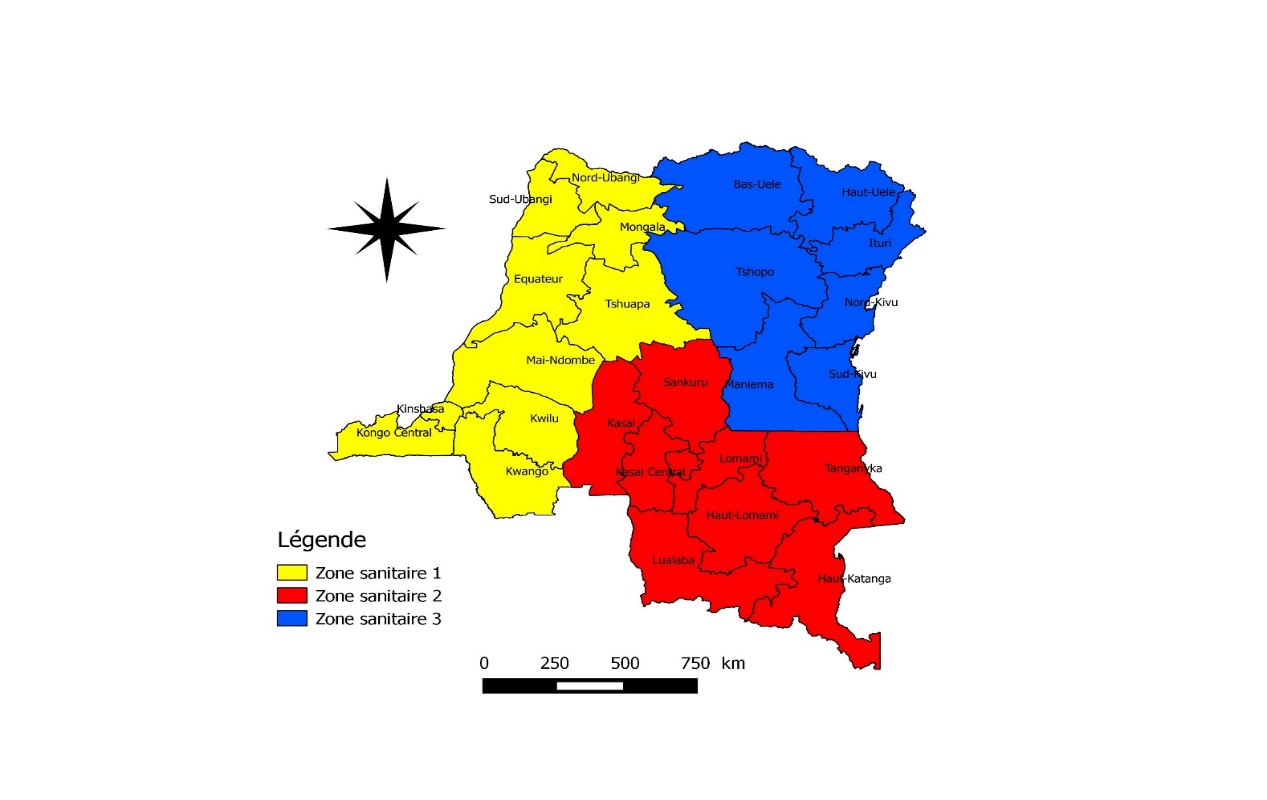
Figure 2 : Les zones sanitaires de la RDC

Figure 3 : Carte d’implantation des unités opérationnelles de soins des Armées de la RDC.
A part l’UMIR qui s’échelonne en bataillon, et se déploie en cas d’urgence en Compagnies et évacue les blaisés dans les structures des groupements les plus proches où ils les prennent en charge et continue le suivi jusqu’ aux HMC les plus proches.
Concernant les profils socio démographiques des blessés de guerre prise en charge par les deux unités opérationnelles, il ressort de cette étude que la tranche d’âge comprise entre 50 à 60 ans était la plus touchée dans les deux unités opérationnelles.
Ce résultat est supérieur à celui trouvé en Côte d’Ivoire et au nord du Mali où la tranche d’âge la plus touchée était respectivement de 20 à 40 ans et de 26 à 35 ans (Konan., 2011, Shaibu et al. 2017).
L’âge moyen des blessés a été de 51 ± 15 ans. Ce résultat est contraire à celui de Benois (2008) en Afghanistan qui avait trouvé l’âge moyen à 28 ans.
En ce qui concerne l’issu, 80,3% des blessés des guerres pris en charge par les unités opérationnelle sont sortis vivants au Gpt Méd contre 20,1 % à l’UMIR.
Quant aux décédés, 48,1% sont morts à l’unité UMIR contre 39 % au Gpt Méd. Une différence statistique a été observée entre les issus des blessés en fonction des unités opérationnelles (Khi² 80,635, p 0,000).
Au cours de cette étude, 48,6% des blessés étaient prise en charge pour une fracture des membres inférieurs, suivi de la plaie transfixiante des membres inférieurs avec 15,7%. Nos résultats sont contradictoires à ceux de (Kikobya et al. 2015) qui avaient trouvé 57,1 % des blessés de guerres avaient une fracture des membres inférieures.
Durant la période de l’étude, la province de Nord et du Sud Kivu sont celles qui ont rapportées la moitié des blessés de l’ensemble des provinces. Plusieurs hypothèses émises pourraient expliquer ce nombre des blessés pris en charge par les deux unités opérationnelles. Il s’agit de la présence des plusieurs groupes armées nationaux et étrangers, l’espace montagnard, et le baume minier.
En ce qui concerne la présence des groupes armés nationaux et étrangers, les deux provinces comptent plus de 150 mouvements rebelles qui multiplient des conflits non conventionnels dit asymétriques créent les embuscades ainsi que les actions terroristes aux troupes loyalistes.
Ces actions entrainent des blessés et de pertes importants dans le rang des militaires loyalistes. Le conflit Afghan en est un exemple (Hoffmann et al. 2015).
La deuxième hypothèse est celle de l’espace montagnard, l’écologie de deux provinces est caractérisée par une zone à haute altitude avec la présence des plusieurs montagnes et collines qui atteignent plus de 1000 m.
Ces montagnes servent des bases arrières aux groupes armés afin de lancer les offensives contre l’armée régulière.
Enfin le baume minier, Le Kivu, à l’instar de l’ensemble de la RDC, est l’illustration exemplaire de la « malédiction des matières premières» (Roland Pourtier., 2009). L’économie minière de ces deux provinces s’articule étroitement avec la guerre et l’insécurité.
Les groupes armés contrôlent plusieurs carrés miniers artisanaux pour l’exploitation des ressources naturelles enfin financer l’achat des armes ; la seule loi qui prévale sur le terrain est celle de la kalachnikov (Roland Pourtier., 2009).
Concernant l’étude de la qualité et de l’efficacité des soins dispensés par la chaîne de santé des FARDC, le Taux Dow a été retenu comme l’indicateur d’évaluation de ces deux unités (UMIR et Les Gpt Méd).
Après analyse, il s’observe le taux de Dow est plus élevé à l’UMIR avec une moyenne de 36,3 % par rapport aux Gpt Med qui n’a que 16,9 %. Le test de Student a observé une différence significative entre le taux de Dow moyen des deux unités opérationnelles (t 2,61, p < 0,02).
Ce résultat est largement supérieur à celui trouvé en France par Katwal et al (2011) où le taux DOW était de 5,3 %.
La différence de taux DOW entre les deux unités pourrait résulter du fait du remplacement des initiateurs de cette unité opérationnelle par les personnels nouvellement formés dont l’expérience militaire et médicale n’est pas encore garantie par apport aux Gpt Méd qui maintiennent la stabilité de ses ressources humaines.
L’évaluation des fonctionnalités de ces deux structures a été faite selon le modèle considéré comme la meilleure de service de santé de l’armée Française lors de l’opération de l’Afghanistan et du Côte d’Ivoire (Bordes. J. et al. 2013, Costa et al 2009).
Il s’observe dans la composante médicalisation et sauvetage au combat, les deux unités opérationnelles manquent d’ambulance et hélicoptère pour évacuer les blessés. Quant à la chirurgicalisation et évacuation précoce, aucune formation hospitalière, Hôpital d’Instruction de l’Armé, l’avion d’évacuation précoce ne sont disponibles aux seins des deux unités opérationnelles.
Selon (Merat et al, 2010) environ 90 % des morts au combat meurent au cours de la première heure (70 % décèdent dans les cinq premières minutes, 20 % avant les premiers soins) et 10 % au cours de leur prise en charge. Le facteur temps occupe une place primordiale dans la prise en charge du traumatisé grave.
L’amélioration des moyens d’évacuation des blessés est certainement l’une des avancées majeures des conflits actuels (Blackbourne et al., 2012) L’utilisation des hélicoptère a permis de réduire les délais de manière très conséquente pour la prise en charge.
Les études menées sur l’efficacité de la prise en charge des blessés de guerre et la qualité des soins qu’il faut les administrer par cette Unité de 2012 à 2018 ont notés une inefficacité par son modèle de la prise en charge et evasan comparativement aux groupements avec UN TAUX DE DOW MOYEN supérieur (36,3%) à celui de Gpt Méd (16,9%). UN TAUX DE DOW (Died of Wound), Désigne les blessés décédés après prise en charge dans une structure médicale, quel que soit l’intervalle de temps entre la prise en charge et le décès, utilisé pour connaître la qualité et l’efficacité des soins dispensés par la chaîne de santé des armées.
De ce qui précède, une différence statistique a été observée entre le TAUX DE DOW des deux unités opérationnelles (t 2,61, df 28, p < 0,02).Tandis que l’armée française lors de guerre d’Afghanistan et du Mali a noté un TAUX DOW de 5 puis 3 ce qui signe une évolution très significative du service de sante française car un taux DOW bas signe une bonne qualité et efficacité du service de santé aux opérations (Hofmann et al. 2015). Les groupements Médicaux quant à eux, se déploient sur terrain en CMOA (Centre médicale opérationnel du type A) comme appui médical de la brigade opérationnelle et le CMOA de chaque brigade opérationnelle se subdivise en CMOB (Centre médicale opérationnel du type B), comme appui médical du niveau bataillon.
Lors des opérations ; le CMOB, du bataillon concerné déploie sur l’ordre du CorSM (Par son Commandant second chargé des Opérations et planifications), les brancardiers de combat au rôle 1 qui seront appuyer des binômes engagés.
Ici nous notons un nombre insuffisant de personnels, manque des matériels d’evasan, en moyenne 1 à 3 brancards par CMOB. Il existe des bataillons ne possédant un nombre insuffisant des brancards avec des binômes de fois ignorant les moindres gestes qui sauvent la vie.
Au rôle 2 il y a installation d’un poste de secours commandé par un infirmier A1 ou A2 pour la mise en condition d’évacuation vers le rôle 3.
Au rôle 3, il ya un centre médicale opérationnelle du type B (CMOB) commandé généralement par un sous-lieutenant Médecin généraliste où les premières gestes chirurgicaux sont réalisés avant l’évacuation sanitaire au rôle 4.
Le rôle4, peut soit être un CMOA ou un Hôpital centrale selon la gravité du cas où il ya existence d’une équipe, un équipement et une infrastructure permettant la meilleur Prise en charge.
Mais alors les conditionnalités sont toujours moins confortables c’est ainsi l’idée du transfert aux pays étrangers dans des centres avec qui le Congo est en partenariat sanitaire tel que : L’Inde, la Chine, la République Sud-Africaine, la France, la Belgique et le Maroc,(MUSUNGA,2018).
III. LES OPTIONS STRATEGIQUES D’EVASION DES BLESSES DE GUERRE.
MODEL CORSM AVEC LOGISTIQUE FRANÇAISE.
Ce mode d’action stipule que nous maintenions le modelé d’évasion du Corps de santé Militaire tout en renforçant des rôles avec la logistique du model français adapté à l’environnement opérationnel du Corps de santé Militaire. Mais le cout va être trop lourd et la réalisation se fera si possible à très long terme.
Ce mode d’action stipule que nous maintenions le model d’évasion français, mais cela va exiger une nouvelle formation des personnels pour un renforcement des capacités et la maitrise des matériels logistiques du type Français. Le cout et la durée d’action serrait certainement le double du model Corps de santé militaire.
MODEL MIXTE
Ce mode d’action stipule que nous maintenions le modèle d’évasion Français avec une synergie au model du Corps de santé militaire. Comprenons à ce niveau le cout et beaucoup plus lourd que les deux précédents. A cet effet nous souhaiterons maintenir le model Corps de santé Militaire mais alors, l’appuyer avec les matériels moderne et les personnels compétents et renforcer dans toutes les écoles de militaires, les cours des premiers soins pour que les binômes se soutiennent avant l’arrivée des équipes de la santé.
IV.CONCLUSION ET RECOMMENDATION
Le Corps de santé Militaire a réellement un modèle d’évacuation des blessés de guerre avec des structures sanitaires et les personnels compétents, ce qui est nécessaire est que le temps d’évasion puisse être écourté par une logistique conséquente et personnelle continuellement formés. C’est alors que le premier mode d’action : « MODEL CORSM AVEC LOGISTIQUE FRANÇAISE » qui stipule que nous maintenions le modelé d’évasion du Corps de santé Militaire tout en renforçant des rôles avec la logistique du model français adapté à l’environnement opérationnel du Corps de santé Militaire, sera retenu du fait de ces avantages à assurer la meilleur Evasion des blessés de guerre, Néanmoins le cout trop lourd et la réalisation qui pourra se faire si possible à très long terme.

SOURCE ; C. Hoffman et all : Urgences 2015, Épidémiologie des blessés de guerre français En Afghanistan : de la blessure à la réinsertion
- Benois, A., Gentile, A., Fritsch, N., et al.( 2009) : Prise en charge de blessés de guerre : expérience d’une équipe médico-chirurgicale à kaboul. Réanoxyo, 3 ; 25 :73-75.
- Blackbourne, L.H., et al.,( 2012). Military medical revolution: deployed hospital and en route care. J Trauma Acute Care Surg ; 73(6 Suppl 5) : S378-87.
- Bonnet, S., Bertani , A., Savoie, P.H., et al (2015) : Humanitarian surgical care provided by a french forward surgical Teaém: ten years ofproviding medical Support to the Population of the Ivory Coast. Mil Med.;180(10):1075-82
- Bordes, J. E., Meaudre,E., C. Drouin,C., (2013) Accueil et traitement d’un afflux de blessés dans une formation hospitalière de campagne Chapitre 83,urgence 2013
- Chaibou, C.M.S., James, D. L., Daddy, H., Salissou, A.N., Rhissa, M., Gagara, M., Garba Coulibaly, Y., Sani, R.., (2017). Prise en charge des victimes du conflit armé du Nord Mali dans les hôpitaux de Niamey ; European Scientific Journal edition : Vol.13, No.18. ISSN: 1857 – 7881 (Print) e – ISSN 1857- 7431
- Dufours, D., Romann, K. J., Owen-Smith, J., Salmela, G., Stening, F., Zetterstro, B., Molde, M.A., (2000): La chirurgie des blessés de guerre. CICR., 220p.
- FARDC, 2016. Rapport Annuel de la force terrestre.
- FARDC, 2018. Rapport Annuel de la force terrestre
- FARDC, 2018. Rapport Annuel du Corps de Service de Santé.
- Françoise, G., Coste, S., Franck, L., Vico, S., Cauet, A, G., de Saint Maurice, G., Debien,B., Auroy ,Y., Domanski, L., Tourtier. J.P., 2012. Evacuation sanitaire des blessés de guerre. Le Congrès infirmiers. Infirmier(e)s d’urgence.
- Hoffmann, C., Poyat, C., Alhanati, L., Bouix, .J., Falzone, E., DOnat, N., HAUS-CheymoL, R., DE Rudnicki, S., (2015). Epidémiologie des blessés de guerre français en Afghanistan : de la blessure à la réinsertion Chapitre 83
- Kabamba, M.F., (2017). Conflits armés et exploitation forestière en République Démocratique du Congo (RDC) : Pour une action environnementale régionalement intégrée ,10- 1, Conflits.indd 270.
- Kikobya, .D et al. (2015): Profil épidémiologique et facteur associé à la complication de la fracture ouverte du membre par arme à feu. A propos de 184 cas admis à l’hôpital régional de Bukavu du 01/01 au 31/12/2012 en république démocratique du Congo. Revue internationale des services de santé des forces armées.V89/2
e
- Konan K.J, Soro L., Koffi M., et al. (2012) : Prise en charge des traumatisés aux urgences du CHU de Yopougon pendant la crise postélectorale. Rev Afr Anesth Med Urgence. ; 17 : 25-28
- Kotwal R.S., et al., 2011. Eliminating Preventable Death on the Battlefield. Arch Surg, 146(12) : 1350-8.
- Merat, S., Daban ,J.L., Grasser ,L., Péraldi, C., de Saint Maurice, G., Pons , F., (2010) : Le Service de Santé face aux afflux saturants. Reanoxyo ; 26.
- Poyat, C., Boutonnet, M ., Pelée de Saint Maurice, G., Ausset,S., Daban, J.L , Blot ,R., (2017) ; Profil des blessés de guerre Français en Afghanistan : expérience du service de santé des armées sur la période 2001–2010. Anesthésie et réanimation, 255-264
- Prise En Charge Des Victimes Du Conflit Armé Du Nord Mali Dans Les Hôpitaux De Niamey
- Roland Pourtier., (2009) : Le Kivu dans la guerre : acteurs et enjeux. EchoGéo. http//journals.openedition.org/echogeo/10793
- A. Musunga, Evaluation comparée de profil évolutif des blessés de guerre dans deux unités médicales des FARDC de( 2012 à 2018). Mémoire de master, 5eme promotion, Kinshasa, ECoM Alger 2019.
☆ STRATEGIE APPLIQUEE PAR LE CORPS DE SANTE MILITAIRE POUR UNE MEILLEUR EVACUATION SANITAIRE LORS DES OPERATIONS
Received 12 March2023; Accepted 23 June2023
Available online 2 July 2023


